El pie diabético (síndrome del pie diabético, SSE) es una complicación de la diabetes mellitus en la que se producen lesiones purulentas-necróticas y no purulentas de los pies. Con lesiones profundas del tejido purulento-necrótico, el riesgo de amputaciones altas de las extremidades inferiores es del 30 al 70% y la mortalidad debido al desarrollo de gangrena es del 20 al 30%.
Casi el 25% de los diabéticos padecen el síndrome del pie diabético.
¿Qué es un pie diabético?
La diabetes mellitus (DM) es una enfermedad crónica grave que se desarrolla como resultado de una deficiencia absoluta o relativa de la hormona insulina. Una de las complicaciones más graves de la diabetes son los trastornos circulatorios y de inervación.
Los trastornos circulatorios provocan:
- a la retinopatía diabética, que conduce a la ceguera;
- a la nefropatía diabética, que es uno de los principales factores en el desarrollo del daño renal terminal;
- miocardiopatía diabética, que causa la muerte en el 20-25% de los pacientes con diabetes;
- sobre la neuropatía y angiopatía diabéticas, que desempeñan un papel importante en la patogénesis del síndrome del pie diabético (SSE).
Según la definición de la OMS, el síndrome del pie diabético (SSE) es una infección, úlcera y/o destrucción de tejido profundo asociada con trastornos neurológicos y una disminución del flujo sanguíneo principal en las arterias de las extremidades inferiores de diversa gravedad. El síndrome también incluye daños no supurativos en los pies como resultado de la destrucción ósea: la osteoartropatía diabética.
Los procesos necróticos purulentos de las extremidades inferiores asociados con la SSE provocan amputaciones entre 20 y 40 veces más a menudo que en pacientes sin diagnóstico de diabetes mellitus. La gangrena se desarrolla en el 7-11% de los casos.
Casi el 25% de los diabéticos padecen el síndrome del pie diabético.
La mayoría de los pacientes con síndrome del pie diabético son personas mayores de 60 años con una serie de enfermedades crónicas (aterosclerosis obliterante - 61-70%, enfermedad de las arterias coronarias - más del 67%, hipertensión arterial - 38, 5%). Manifestaciones de daño orgánico (retinopatía – 37, 5%, nefropatía – 62, 5%).
Síntomas del síndrome del pie diabético
Los signos evidentes de pie diabético en la diabetes mellitus pueden no aparecer hasta varios años después.
Los siguientes síntomas deberían alertarlo:
- cojera;
- hinchazón e hinchazón de las piernas;
- Sensación de pesadez en las piernas al caminar;
- entumecimiento de las piernas;
- piel seca de las extremidades inferiores;
- grietas profundas en el pie: se infectan y tardan mucho en sanar;
- la aparición de pequeñas erupciones o llagas;
- Sensación de calor en las piernas al tocarlas;
- callos y ampollas frecuentes;
- Cambio en el color del pie: enrojecimiento, azul, palidez. El enrojecimiento en el área de la herida es particularmente peligroso: indica una infección.
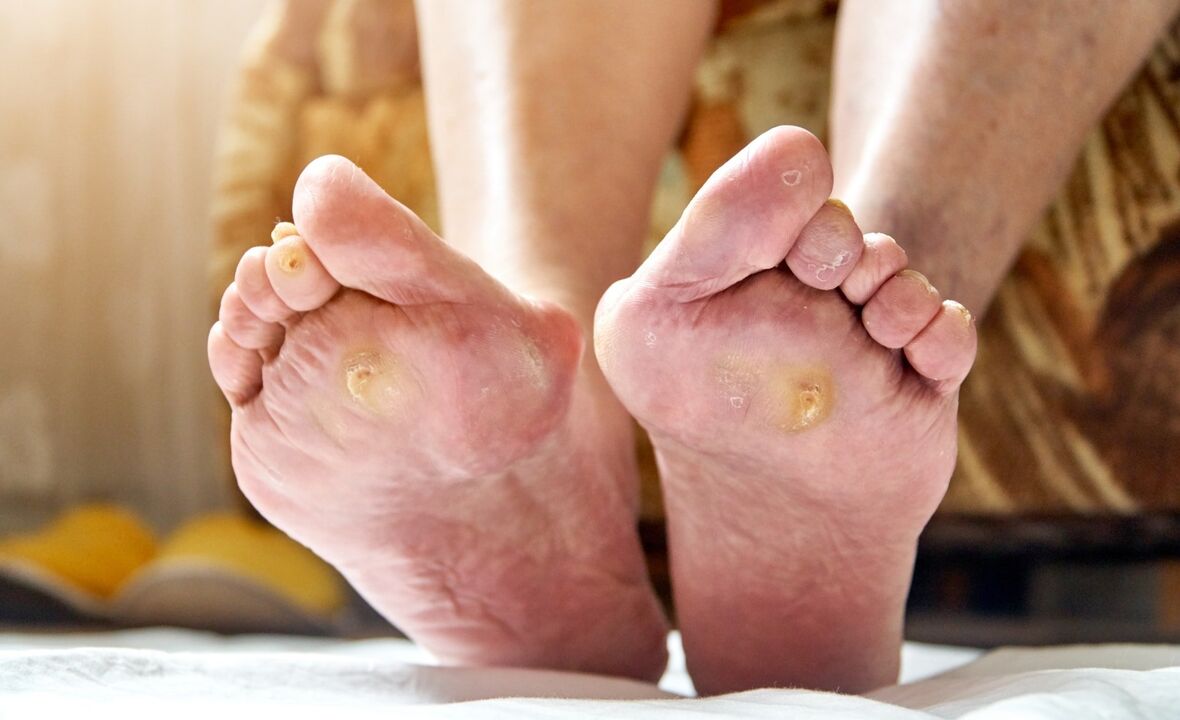
Los pies diabéticos lucen diferentes para cada persona. Muy a menudo, la extremidad es de color rojo brillante con callos y pequeñas llagas. A veces llaman la atención las uñas encarnadas amarillentas. El pie deja de sudar.
A medida que la condición empeora, el cuadro clínico empeora. Aparecen síntomas específicos. El pie diabético neuropático se caracteriza por un pulso arterial estable, un umbral de dolor aumentado y ningún cambio en el color de la piel. El pie diabético isquémico se presenta con necrosis del pie y los dedos, piel pálida, insuficiencia arterial y extremidades frías. En la forma mixta se desarrolla osteoartritis y artritis, pero el paciente no experimenta ningún efecto desagradable. Es posible que se produzcan dislocaciones de las articulaciones, pero debido a la baja sensibilidad, el paciente no siente ningún cambio. Un hueso roto raspa la piel y provoca una infección secundaria.
Tipos de pie diabético
Existen diferentes formas de la enfermedad:
- Neuropático. Más comúnmente diagnosticado. Asociado con una deformación del sistema nervioso. La sensibilidad de las extremidades es tan reducida que el paciente no siente el tacto, el dolor al crujir los pies y los pasos con úlceras en la planta. Úlceras con bordes lisos. Se siente caliente al tacto.
- Isquémico. Asociado con cambios en la circulación sanguínea en las extremidades. Los rasgos característicos incluyen frialdad en las piernas, dolor intenso en las piernas al caminar, hinchazón de los músculos de las pantorrillas y los tobillos. Las úlceras son irregulares y se encuentran entre los dedos.
- Neuroisquémica. También llamado mixto. La forma más peligrosa de pie diabético, ya que al mismo tiempo se altera la circulación sanguínea y las funciones del sistema nervioso periférico.
Etapas de desarrollo
El síndrome ocurre de forma secuencial y se desarrolla en forma de avalancha. Con la nueva etapa, los nuevos síntomas se agudizan.
Las fases del flujo son:
- Fase inicial. La forma del pie cambia, el hueso se deforma y se forman ampollas y callos.
- Primera etapa. Se forman úlceras en la superficie de la piel, pero la estructura de las estructuras subcutáneas no cambia.
- Segunda planta. Las úlceras se profundizan en la capa dérmica de la piel, los músculos, los tendones y las articulaciones.
- Tercera sección. La úlcera se profundiza en el tejido óseo. Se produce un absceso y osteomielitis.
- Cuarta etapa. Se forma una gangrena limitada en la parte de apoyo del pie. La extremidad se vuelve negra desde las yemas de los dedos en adelante. La zona afectada tiene bordes lisos y claros. Es posible salvar la extremidad mediante cirugía.
- Quinta etapa. Aumenta el área de gangrena. El proceso patológico se desplaza a la parte inferior de la pierna. Se desarrolla necrosis tisular. La destrucción es irreversible, por lo que la única opción es la amputación.
Causas y factores de riesgo del SDS
Los principales factores que provocan daños en las extremidades inferiores en la diabetes mellitus son:
- angiopatía diabética (daño a los vasos sanguíneos);
- neuropatía diabética periférica;
- Deformación de los pies con formación de zonas de alta presión (osteoartropatía diabética);
- Infección del tejido dañado.
Angiopatía diabética
Se ven afectados tanto los grandes vasos (macroangiopatía) como los vasos del sistema de microcirculación (microangiopatía). La hipoxia tisular crea las condiciones para la formación de necrosis y gangrena.
Los factores de riesgo para el desarrollo de micro y macroangiopatías son hiperglucemia, resistencia a la insulina e hiperinsulinemia, hiper y dislipidemia, hipertensión arterial, aumento de la coagulación sanguínea y agregación plaquetaria, fibrinólisis reducida y función endotelial vascular alterada.
Neuropatía diabética
La neuropatía diabética es un daño a los sistemas nerviosos central y periférico debido a la diabetes mellitus, que afecta las fibras sensoriales y motoras.
La sensibilidad sensorial reducida en la neuropatía no permite evaluar adecuadamente el peligro de un factor dañino: zapatos ajustados, un cuerpo extraño, temperatura alta, etc. El trauma constante en el contexto de una capacidad de curación reducida y una microcirculación alterada contribuye a la formación de úlceras tróficas.
La neuropatía motora provoca una atrofia progresiva de los músculos de las extremidades inferiores, deformación del pie y cambios en sus puntos de apoyo. Los hematomas se forman en nuevas bases, lo que resulta en la formación de una úlcera y su infección.
Osteoartropatía diabética
La osteoartropatía diabética (DOAP, pie de Charcot) es una de las complicaciones tardías de la diabetes mellitus. Se trata de la destrucción progresiva de una o más articulaciones del tobillo debido a una neuropatía. DOAP conduce a la destrucción anatómica del aparato óseo-ligamentoso del pie, deformidades del pie y al desarrollo de defectos ulcerativos.
Además, los factores predisponentes incluyen:
- micosis. Las enfermedades fúngicas aceleran la propagación de las úlceras a capas más profundas de la piel.
- Uñas encarnadas. Si la pedicura se realiza incorrectamente, el borde afilado de la uña penetra en la piel e infecta el tejido.
Los factores de riesgo en los diabéticos aumentan si existen enfermedades concomitantes o las siguientes enfermedades:
- Enfermedades vasculares – venas varicosas, trombosis;
- el pie está deformado – pie plano o hallux valgus;
- abuso de alcohol o nicotina;
- Usar zapatos ajustados con hormas incómodas. Por esta razón, la condición del pie diabético suele empeorar. Se forman callos o ampollas de agua. Si lo arrancas, quedará una herida. El uso de zapatos aumenta el riesgo de infección y supuración.
Los endocrinólogos diferencian entre tres grupos de pacientes. El primer grupo incluye a los diabéticos cuya pulsación arterial en el pie no cambia y cuya sensibilidad permanece. El segundo grupo incluye pacientes con deformidades del pie, falta de pulso en la parte de apoyo del pie y sensibilidad reducida. El tercer grupo incluye pacientes con antecedentes de amputaciones.
La probabilidad de desarrollar el síndrome es mayor en diabéticos con enfermedad de las arterias coronarias, aterosclerosis vascular, hiperlipidemia y polineuropatía periférica.
Los peligros del pie diabético
El pie diabético en la diabetes es peligroso porque se desarrolla de forma latente en la primera etapa. El paciente no siente ningún cambio, no hay síntomas externos, no hay dolor. Esto se explica por la muerte de las terminaciones nerviosas del tobillo. Poco a poco la enfermedad empeora y en etapas posteriores, cuando la terapia con medicamentos sigue siendo ineficaz, los síntomas aumentan. Si el paciente retrasa la visita al médico, existe riesgo de gangrena. Por este motivo, se realiza una intervención quirúrgica, incluida la amputación de la extremidad.
El pie diabético neuropático es el más peligroso. Si surgen complicaciones, la celulitis se desarrolla rápidamente.
diagnóstico
Lo primero que debes hacer si sufres de pie diabético es pedir cita con tu médico. Un endocrinólogo y un neurólogo diagnostican la enfermedad y prescriben una terapia conservadora. Un podólogo ayudará a mejorar el aspecto de tus piernas.
En la cita, el especialista realiza una prueba de sensibilidad y palpación, mide la oxihemoglobina en la sangre, registra la presencia de heridas y grietas en los pies y escucha el flujo sanguíneo en las arterias del pie para detectar sonidos patológicos.
Se requiere un examen completo para hacer un diagnóstico:
- Radiografía para evaluar el estado de los huesos;
- Análisis de sangre para determinar la inflamación y los niveles de glucosa.
- Dopplerografía y ecografía para estudiar el estado de las arterias y venas y determinar la ubicación de la obstrucción de los vasos sanguíneos;
- Angiografía con contraste de rayos X para la evaluación general del estado del flujo sanguíneo en las extremidades inferiores.
Tratamiento del síndrome del pie diabético
En casa, el tratamiento consiste en terapia con antibióticos, analgésico, normalización de los niveles de glucosa y terapia local. Si el paciente busca ayuda médica en la tercera etapa o más tarde, se prescribe tratamiento quirúrgico.
Métodos de tratamiento conservador de la gangrena del pie diabético:
- terapia local: las úlceras se tratan con antisépticos o toallitas bactericidas varias veces al día;
- tomar antibióticos para combatir infecciones;
- tomar medicamentos para la circulación sanguínea normal;
- analgésicos para aliviar el dolor;
- Tomar diuréticos, antagonistas del calcio e inhibidores de la ECA para normalizar la presión arterial.
Para combatir los niveles de azúcar en sangre en la diabetes tipo 1, se ajusta la dosis de insulina; en la diabetes tipo 2, se prescribe terapia con insulina.
Si las úlceras del pie diabético han invadido los vasos sanguíneos o los huesos, se prescribe cirugía. Los métodos quirúrgicos son los siguientes:
- Angioplastia. El cirujano restablece la circulación sanguínea mediante angioplastia. Se restablece el flujo sanguíneo a través de la punción de la arteria. Esto le permite salvar la extremidad y eliminar las áreas gangrenosas afectadas.
- Necrectomía. Si el área de tejido moribundo es de solo unos pocos centímetros, el médico extirpará las áreas afectadas, incluido el tejido sano.
- Endarterectomía. Cirugía para eliminar un coágulo de sangre de una arteria y restaurar el flujo sanguíneo normal a través de la arteria. El cirujano retira el material de bloqueo del interior de la arteria, así como cualquier placa aterosclerótica.
- Derivación autovenosa. El cirujano crea una línea de sangre tubular adicional para permitir que la sangre fluya hacia el pie.
- Colocación de stent en las arterias de las piernas. Si la ecografía muestra adherencias de las paredes de los vasos, el médico instala redes especiales en la arteria del pie, que amplían la luz de las venas.
Recomendaciones para pacientes
El tratamiento sólo es eficaz si la diabetes se estabiliza y se mantienen los niveles de azúcar en sangre.
Para normalizar los niveles de azúcar, es importante seguir una dieta. Es necesario abandonar los carbohidratos rápidos y aumentar el consumo de alimentos de origen vegetal. El azúcar se sustituye por fructosa.
El cuidado del pie diabético en la diabetes mellitus se reduce a lo siguiente:
- Hidratación diaria de la piel del pie para prevenir grietas.
- Usar zapatos con plantillas ortopédicas. Los zapatos deben tener una suela rígida y rígida, una plantilla blanda de una pulgada de largo y un borde frontal biselado del talón. Si tienes las extremidades hinchadas, es recomendable elegir zapatos con cordones para ajustar el ancho. No se recomienda usar los mismos zapatos. Las plantillas se deben cambiar cada dos días y se debe ventilar el propio calzado.
- Una pedicura bien cuidada. Es necesario no cortar las uñas desde la raíz, sino retroceder unos milímetros. Completar los trámites mediante presentación.
Si estás enfermo, está prohibido:
- Camine descalzo incluso cuando las heridas hayan sanado. Es necesario usar calcetines y medias hechos de tejidos naturales, que se seleccionan según la talla. No debes ejercer presión sobre las extremidades.
- Sal a dar un largo paseo en el frío. El frío provoca vasoconstricción y mala nutrición en las extremidades.
- Frote y vaporice sus pies, use una almohadilla térmica para calentar.
- Cubrir las heridas con una venda.
prevención
Al diagnosticar diabetes mellitus, se debe prestar especial atención a la prevención del síndrome.
Porque cuando la sensibilidad de los pies disminuye, conviene examinar los pies a diario y tratar cuidadosamente las zonas lesionadas con antisépticos y emolientes para prevenir el desarrollo de un proceso infeccioso.
Es importante vigilar la higiene de los pies para evitar la aparición de callos, grietas, abrasiones y manchas secas en la piel.
Elija zapatos con una horma cómoda que no restrinja sus pies.























